25 de septiembre de 2018
Historias
La nueva cara de Katie
El trasplante de rostro de Katie Stubblefield, una joven que a los 18 años se voló el rostro de un disparo, es el punto más alto en este tipo de cirugías, que hasta hace poco solo existían en la ciencia ficción.
Por: SoHo Fotos: National Geographic
Intentó matarse a los 18 años, pero ni siquiera eso le salió bien. A finales de marzo de 2014, después de que su novio le terminó, Katie Stubblefield se encerró en el baño de la casa de su hermano Robert, en Oxford, Mississippi, y llevada por el despecho se voló la cara con un rifle de caza. La bala destruyó la nariz, la boca, una parte importante de los maxilares, de la frente y los huesos de la mandíbula. Esa acción impulsiva le borró el rostro casi por completo y cambió su vida para siempre.
Después de salvarla, los médicos se enfocaron en atenuar la desfiguración, pero sus intentos por cerrar la herida con tejido abdominal no funcionaron. Cinco semanas después, Katie llegó a la Clínica Cleveland, en donde los cirujanos comenzaron a confeccionarle una nueva cara.

Ocho meses y 23 días después del transplante, Katie se abraza con sus padres, Robb y Alesia.
Al principio todo fue rudimentario. Repararon y retiraron los huesos fracturados, habilitaron un orificio para respirar, otro para comer, un distractor para reposicionar los ojos, una barbilla y un labio inferior construidos con partes del tendón de Aquiles y un maxilar de titanio. Sin embargo, los resultados estaban lejos de ser satisfactorios y Katie, además de las dificultades fisiológicas propias de su nueva condición, debía vivir con la cara cubierta y con las murmuraciones que se levantaban ante su inquietante presencia. Vivió con ese rostro hecho de fragmentos hasta el año pasado, cuando recibió, literalmente, un regalo del más allá: la cara de Adrea Schneider, una mujer de 31 años que había fallecido a causa de una sobredosis y quien se convirtió en su donante.
Steven Rueda, cirujano plástico colombiano que hizo parte del equipo médico que operó a Stubblefield, explica desde Ohio que tomar la decisión de trasplantar un rostro depende de las condiciones del mismo, pues lo más importante es la funcionalidad; lo estético simplemente va de la mano. “Un trasplante de cara es algo que no debe ni pasar por la cabeza como primera opción. Después de haber descartado todas las alternativas del repertorio tradicional de cirugía plástica, tienes que considerar al paciente como receptor”, asegura.
Gracias a los avances tecnológicos, la operación de Katie —la persona más joven en recibir un trasplante de este tipo— ha sido la más innovadora en ese campo. Para su cirugía, por ejemplo, se recurrió a la realidad aumentada: “Te podías poner un casco, ver cada detalle de lo que estaba pasando y caminar alrededor de la reconstrucción”, explica Rueda.
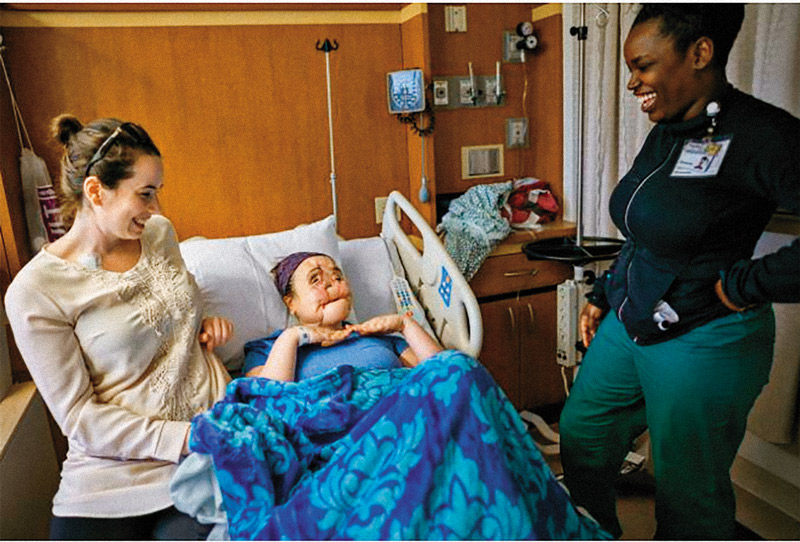
Katie habla con una amiga un día antes de la intervención quirúrgica que le devolvería el rostro.
El caso de Katie, publicado hace unas semanas por la revista National Geographic, es solo el más reciente ejemplo de trasplantes faciales, un procedimiento que tiene una historia de menos de 15 años y que se ha realizado en 40 personas de todo el mundo con resultados desiguales. Su nueva cara marca el punto más alto al que ha llegado la cirugía plástica para brindarles oportunidades a las personas con rostros gravemente desfigurados.
La evolución de la cara
El primer registro de este tipo de intervenciones proviene de 2005, en Francia. La paciente fue Isabelle Dinoire, quien tras haber caído desmayada como consecuencia de una sobredosis de somníferos, fue mordida en la cara por su perro en un intento desesperado por despertarla. La operación incluyó un triángulo de tejido facial (nariz, boca y barbilla) obtenido del cuerpo de Maryline Saint-Aubert, una donante con muerte cerebral.
Luis Bermúdez, cirujano plástico que en su momento llegó a realizar estudios sobre este tipo de trasplantes en Colombia, asegura que la complejidad de este tipo de intervenciones está determinada porque son partes del cuerpo vascularizadas que deben ser extraídas de un paciente con muerte cerebral. “El corazón, los pulmones y su circulación tienen que estar funcionando de tal manera que la cara o las manos estén vivos, perfectos. Lo único muerto del donante es el cerebro”, dice, pues al momento en que se corta la circulación de un órgano o de la cara, el tiempo de isquemia (lapso que dura el órgano sin flujo de sangre) debe ser lo más corto posible.

Adrea Schneider fue la donante. A los 31 años le declararon muerte cerebral después de una sobredosis.
El 80 por ciento del rostro de la estadounidense Connie Culp también provino de uno de estos donantes. Su marido le disparó en la cara en 2004 y a partir de ese momento se sometió a 30 cirugías reconstructivas con las que intentaron devolverle un rostro. Sin embargo, no fue sino hasta 2018 que el suyo se convirtió en el primer trasplante de cara realizado en Estados Unidos. Tuvo lugar en la Cleveland Clinic (la misma institución en donde fue operada Katie) a manos de la doctora polaca Maria Siemionow, pionera en el tema, que hasta el momento había desarrollado diversos experimentos y estudios con animales.
Ese fue el punto de inflexión con el que Estados Unidos empezó a liderar este tipo de intervenciones. En 2015, la operación realizada a Patrick Hardison, un bombero que perdió el rostro durante un incendio, también fue histórica. Con un equipo de 100 personas, dirigidas por el cirujano Eduardo Rodríguez, fue posible trasplantar por primera vez pestañas, orejas, todo el cuero cabelludo y tejidos del cuello en una cirugía realizada en el NYU Langone Medical Center, en Manhattan, que duró 26 horas.
Pero no todos han sido finales felices. Li Guoxing, un hombre chino desfigurado tras el ataque de un oso negro, recibió un trasplante parcial de rostro —el primero en su país— en 2006. Aunque todo parecía marchar bien, dos años más tarde los medios de comunicación anunciaron su fallecimiento, al parecer debido a que no siguió el tratamiento posterior al pie de la letra. Y es que con el trasplante no se acaban los problemas, pues estos receptores deben tomar medicamentos inmunosupresores de por vida.

Katie toma una siesta en un jardín cercano a Cleveland Clinic acompañada de sus padres, un año antes de la operación.
Estas medicinas interfieren con los procesos inmunológicos del cuerpo y pueden acarrear problemas de salud; los pacientes se vuelven más propensos a sufrir infecciones, diabetes y cáncer. De hecho, al ser preguntado sobre el futuro de este tipo de trasplantes, Luis Bermúdez asegura que la clave está en lograr controlar la inmunidad para que los tejidos no sean rechazados. “El problema es que muchos de estos pacientes pueden requerir un segundo trasplante porque puede haber un rechazo crónico. Realmente el futuro no está en la cirugía como tal”, explica, pues mientras más tejido trasplantado exista, mayor probabilidad de rechazo.
Por ahora se podrán ajustar rostros, rearmar rompecabezas humanos a punta de hilo y bisturí, pero aún hay preguntas sobre el funcionamiento del sistema inmunológico. Los expertos siguen tras la respuesta, intentando hallar a través de diversos estudios el santo grial de la inmunosupresión, pues solo así la vida de todos los pacientes cambiará para siempre y se podrá trasplantar cualquier órgano, cualquier rostro.







